37. Hva har vi lært?
Utgangspunktet
La oss gå tilbake til der vi begynte. Har Det medisinske fakultet ved Universitetet i Oslo i de to hundre årene det har eksistert, tilbudt en doktorskole eller et medisinstudium? Eller har det klart å opprettholde en fornuftig balanse så man har fylt begge behov?
Hva har vært det viktigste målet for det utdanningopplegget man utviklet? Hva skulle anvendelsen være for de kunnskaper, ferdigheter og holdninger man formidlet? Å kunne behandle enkeltpasienter eller å legge til rette for god helse? For folks helse eller for folkehelsen?
Hvilke rollebilder for en lege, images, har fakultetet vært med på å forme og hvilke målsettinger, objectives, har utdanningen rettet seg mot?

Figur 128: Ullevål universitetssykehus.
(Foto: Øivind Larsen 2014)

Figur 129: Preklinisk Bygg, senere kalt Domus medica på Gaustad, ble tatt i bruk i 1978, men det har vært stadige påbygginger, sist med et staselig auditorium med tilhørende kantine i 2013.
(Foto: Øivind Larsen 2014)

Figur 130: Det nye Rikshospitalet sto ferdig i 2000.
(Foto: Øivind Larsen 2014)

Figur 131: Gaustad Asyl var navnet da Gaustad sykehus åpnet i 1855. Da det først ble planlagt i 1820-årene, fulgte man strømningene i datidens tyske psykiatri og ville bygge en såkalt panoptisk sykehus, tegnet i stjerneform, slik at et fåtallig personale kunne holde konstant oppsyn med et stort antall pasienter fra en midtbygning med fløyer i fire retninger. Men finansieringen tok tid. Da man endelig kunne sette i gang, var det de franske prinsipper som gjaldt. Det nye Gaustad fikk fløyer for menn og kvinner på hver sin side av en midtakse, innrettet med forskjellig strenghetsgrad, slik at pasientene kunne flyttes fram og tilbake ettersom tilstanden krevde det. Derimot ble Botsfengselet (1851) bygd etter den panoptiske modellen og er slik fortsatt.
(Foto: Øivind Larsen 2014)

Figur 132: Glassgaten på Rikshospitalet er både trafikkåre og treffested for studenter, personale og pasienter.
(Foto: Øivind Larsen 2013).

Figur 133: Gjennom Odd Tandbergs (f. 1924) store glassmaleri på Rikshospitalet er det passasje til laboratoriebyggene over veien og trikkelinjen.
(Foto: Øivind Larsen 2013)

Figur 134: Fra Medicinerforeningens oppslagstavle i Domus medica våren 2014. Det kan virke som om medisinerstudentenes evne til å feste og ha det moro har holdt seg uendret siden foreningen ble stiftet (første gang) i 1829.
(Foto: Øivind Larsen 2014)
Hvordan har grunnlaget vært for beslutningene som har blitt fattet, de som har hatt betydning for utviklingen? Hvordan har avveiningen vært mellom kunnskaper, verdier og meninger?
Skole eller studium
I årene på slutten av 1700-tallet da det nye, nasjonale universitetet ble planlagt, var det flere behov som var ønsket dekket. Å utvikle en norsk, nasjonal vitenskapelig verden var ett av dem. Dette var et behov som var oppstått som følge av den alminnelige kulturelle utvikling. Et annet behov var mer politisk – å lære opp egne, norske embetsmenn med norsk utdanning. Alt dette utgjorde rasjonalet for å opprette et nasjonalt universitet.
Medisin skulle være med ved det nye universitetet, men for medisinen kom det et par viktige momenter i tillegg:
Vi trengte egne embetsmenn med «statsmedisinsk» viten, for sammenhengen mellom helse og samfunn var blitt et voksende fagfelt med praktiske implikasjoner ute i Europa.
Dertil kom behovet for praktisk legehjelp. Man levde i et samfunn der sykdom og død herjet i en slik grad at det nesten – men bare nesten – ble regnet som normalt. Dessuten var det et behov for kirurgi, til behandling av hverdagens allehånde sår og skader, og fordi erkefienden – svenskene – var der øst for Kjølen og som forventet kom tilbake. Dette gjorde behovet for militærkirurgisk kompetanse påtrengende. Behovene som skulle dekkes var altså nokså forskjellige.
Modellen som ble valgt for det nye, norske medisinstudiet, må sees i lys av dette. Den var i seg selv ny og framtidsrettet. Det kongelige kirurgiske akademi i København kombinerte yrkesskolen med universitetsstudiet. Man utdannet praktisk dyktige, akademisk skolerte leger. Eller omvendt: Akademisk skolerte, praktisk dyktige kirurger. Denne hybriden ble overført til Christiania. Balansepunktet mellom skole og studium måtte stille seg inn av seg selv etter hvert.
Hvor banebrytende man anser denne modellen, avhenger av hvordan man betrakter opprettelsen av fakultetet. At man overtok det opplegget som i København hadde vist seg å gi gode resultater, var i og for seg ikke så spektakulært. Det var en pragmatisk løsning. Det kirurgiske akademi i København var ikke sprunget ut av Universitetet. At vi inkorporerte modellen derfra i vårt nye, nasjonale universitet, var framtidsrettet.
Fagutvikling og samfunn
Det ble mye grunnarbeid å gjøre i første halvdel av 1800-tallet.
Den medisinske fagutviklingen hører vi mest om i form av innsats fra enkeltpersoner i miljøet. Fakultetet som sådant later til å ha hatt mer enn nok å gjøre med å være skole fram til ca. 1870, da et økende antall doktorgrader vitner om økende kapasitet til vitenskapelig arbeid.
Stor reisevirksomhet til utlandet la grunnlaget for å bygge opp et fakultet etter utenlandsk, spesielt tysk mønster, hvilket fakultetets fedre lyktes med på forbausende kort tid.
På grunn av den rivende utviklingen innenfor medisinen som sådan, ble undervisningsarbeidet ved midten av 1800-tallet vanskelig. Forståelsen av medisinske mekanismer på 1800-tallet bygde på en logikk som fagene hadde arvet fra 1700-tallet. Dette fordret fordypning og evne til logisk tenkning. De nye anskuelsene og erkjennelsene stilte andre krav. Det gjaldt f. eks. smittespredning og folkesykdommer. Det gjaldt også biologiske forhold der oppfatningene var blitt snudd på hodet som følge av cellularpatologien fra 1850-årene. Det later derfor til at man strevde med kombinasjonen av studium og skole.
Demografisk, sosialt og økonomisk ble Norge forandret i raskt tempo i siste halvdel av det 19. århundret. Medisinen fikk nye muligheter for å gjøre noe med folks sykdommer i større grad enn før. Gradvis bygde det seg opp et variert system av sykekasser osv. som gjorde at også andre enn de bemidlede kunne benytte seg av medisinsk hjelp. Legehjelp ble således nå også en del av et medisinsk marked. Medisinstudiet tiltrakk seg et økende antall studenter, både på grunn av de faglige mulighetene og på grunn av den sosiale utviklingen. Dette utfordret snart utdanningskapasiteten.
En ny aktør
Fra 1886 kom den nyopprettede, sterke Legeforeningen inn som en kraftfull aktør også når det gjaldt fakultetets virksomhet. Både fra Legeforeningen og fra andre høylydte røster hørtes krav om at studiet måtte bli mer praktisk rettet – altså at det måtte bli mer skole og mindre teori. Blant annet på grunn av at mange toneangivende leger hadde doble roller og var sentrale både i fakultetet, Legeforeningen og det ærverdige forum Det norske medicinske Selskab, blir fakultetets standpunkter overfor Legeforeningen i denne tiden noe vanskelige å tolke i ettertid. Historisk sett er det nærmest påfallende hvordan fakultetet gjennom årtiene åpenbart fant seg i mye som kan sees som en utidig innblanding i fakultetets virksomhet. En av forklaringene kan være av rent praktisk art: Fakultetsmedlemmene, dvs. professorene, var travle mennesker med mange andre ting å tenke på enn trivialiteter vedrørende studentundervisning m.v. Legeforeningen hadde derimot en ledelse, herunder et sterkt sekretariat, som arbeidet på heltid og med langtids perspektiv for medlemmenes interesser.
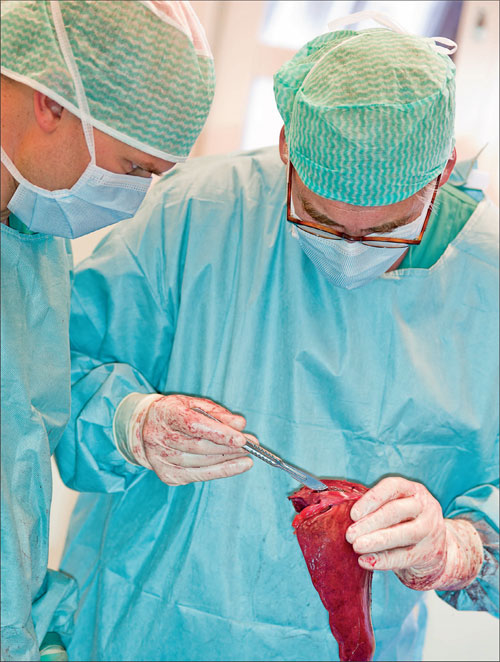
Figur 135: Instituttleder ved Institutt for klinisk medisin, professor Ivar Gladhaug (f. 1953) (t.h.) og assistentlege Åsmund Fretland (f. 1977) undersøker et operasjonspreparat ved Rikshospitalet.
(Foto: Øystein H. Horgmo 2013)
Fagutvikling og vitenskap ved fakultetet gikk likevel sin sikre gang oppover fra slutten av 1800-tallet og framover. Dette til tross for aktivistiske studenter og leger som primært ønsket seg praktiske ferdigheter i studiet, men som paradoksalt nok ofte også ønsket å kunne kalle seg spesialister. Et nytt og detaljert eksamensreglement fra 1914 brakte ro, fordi det da i det minste var klart hva som hørte med til eksamen, hva studiets innhold skulle være. Legeforeningen kunne da slippe taket – for en tid.
Målet
Fram til 1927 ga eksamenspapiret fra Det kongelige Frederiks Universitet i Oslo tillatelse til å arbeide som lege i Norge. Dermed var målet med utdanningen klart definert. Fra 1927 måtte man i tillegg ha en offentlig autorisasjon.* Se: Haave P. Da legene skulle autoriseres. Tidsskr Nor Lægeforen 2007; 127; 3267-71. Innføring av autorisasjon vakte atskillig motstand blant legene, som derved følte sin faglige autonomi truet. En offentlig autorisasjon kunne nemlig i gitte tilfelle også trekkes tilbake. Egentlig var dette en svekkelse av fakultetets autoritet.
Fordi studiet var åpent i mellomkrigstiden og tiltrakk seg store studentskarer, er det forståelig hvis studentene den gang konsentrerte seg om å tilkjempe seg plasser i auditorier, lesesaler og på sykehus og om å forberede seg til ganske harde eksamener med store muligheter for stryk. De forberedte seg også på et vanskelig arbeidsmarked. Derfor ble studiet for de fleste også av denne grunn mer en yrkesrettet skole enn et akademisk studium med tid til refleksjon og fordypning. På den annen side ble det ufrivillig mye studium fordi det var vanskelig å skaffe seg praktiske kunnskaper. Det var legeyrket som lokket og ventet.
Kanskje finner vi en pendelsvingning mot studium da det ble begrenset opptak fra 1940. Dette ble forsterket i etterkrigsårene, da medisinsk vitenskap begynte å gjøre store sprang framover. Det var så mye spennende å lære!
Dette falt sammen i tid med at vi hadde en sterk utbygging av sykehusog institusjonsmedisinen i Norge. Fra 1946 hadde vi også fått et nytt universitet i Bergen, etter hvert med medisinsk fakultet. Det ble på sykehusene og instituttene at det spennende skjedde. Målet for studiet ble å føre studentene inn i alt dette. Det var en dreining vekk fra målet om å kvalifisere for å begynne for seg selv som doktor i et kontorlokale på et gatehjørne.
Da turnustjenesten ble innført i 1954, skjedde det noe viktig for fakultetet. Universitetets ansvar for godkjenning av nye leger ble ytterligere svekket ved at autorisasjon ikke ble tildelt før etter godkjenning av gjennomført turnustjeneste, hvilket var 12 måneder på sykehus og seks måneder i legepraksis, inntil 1984 hos en distriktslege, deretter i kommunehelsetjenesten. Turnustjenesten kunne være en innføring i arbeid i helsevesenet som var beinhard og langt mer omfattende og forpliktende enn noen praktisk tjeneste innbakt i et studieopplegg kunne gi. For fakultetet ga turnustjenesten mer plass for teoretiske fag. Ved fakultetet studerte man. Det meste av praksisopplæringen kom etterpå.
På tross av økonomiske glanstider på legekontorene rundt om i landet falt allmennpraksis i tiltrekningskraft etter Den annen verdenskrig, og så sterkt at det var nødvendig med en kraftinnsats. Da allmennpraksis ble oppgradert ved universitetene med Legeforeningen som drahjelp fra 1968, svingte pendelen tilbake mot praksis igjen. Det målet med legestudiet man i ethvert fall snakket høyt og mye om, var å kvalifisere for å bli allmennpraktiker. Pendelen svingte, så fakultetets undervisningsmål ble igjen mer å være doktorskole.
Det var nå utdanning for å kunne ha enkeltpasienten i fokus man følte at man trengte. For å oppnå dette målet, var det nødvendig med tidlig og mye pasientkontakt i undervisningen. Det kunne de fleste være enige i, så når det skulle ryddes plass på timeplanen, var motstanden ofte relativt liten. Det å kvalifisere for å være lege ble et av delmålene med studiet.* Utbyggingen av det nye medisinske atferdsfag på 1970-tallet var viktig her. Den delen av tidens autoritetskritikk som rammet legestanden, kunne nok ha et visst grunnlag i form av leger som ble oppfattet som arrogante eller som var klønete i sin atferd overfor pasienter og medarbeidere. En rekke trekk ved legearbeid kunne nå bevisstgjøres og bli gjenstand for refleksjon. Eksempler: Balansen mellom nærhet og distanse i pasientmøtet, balansen mellom medfølelse og føleri, og hvordan takle det «kjærlighetshat» enkelte pasienter undertiden møter leger med.
Helt til innpå 2000-tallet var studieplandebattene preget av ønsket om å effektivisere studiet og skaffe studentene kvalitetssikret kunnskap som grunnlag for sitt praktiske arbeid. I dette reformarbeidet fikk forelesningene en helt spesiell status. Forelesninger som undervisningsform ble sett på som sinnbildet på gammeldagshet og unødvendig teori, en avsporing på veien mot legeyrket der ute.
Men så har pendelen skiftet retning. Innføring av forskerlinje og formalisert ph.d.-undervisning har gitt teori og kunnskapshåndtering en ny status. Målet for undervisningen svingte igjen over til å være et studium.
Det er et slumrende spørsmål i dette. Forskerlinjen er bare for noen. Det er (2014) bare 10 % som får anledning til å ta dette fordypningsstudiet. Ph.d.-studiet er også bare for noen. Det er et stigende antall ph.d.-studenter, og det blir mange med doktorgrad etter hvert, i medisin som på andre fagområder. Det er ikke uten videre lett å komme inn på ph.d.-programmet.

Figur 136: Legerollen, f. eks. som kommunelege, innebærer et ansvar for folkehelsen i kommunen. Det betyr at legerollen har et element av samfunnsansvar i seg, og dermed også ansvar for å ha en viss kompetanse i miljømedisin. Det er vanskelig å få dette til å fenge i studentundervisningen, særlig etter hvert som studiet skrider fram og medisinerstudentene blir mer og mer sosialisert inn i klinikerrollen. Tidligere, da hygienefaget og den grupperettede medisinen sto langt sterkere, var det f. eks. faste ekskursjonsopplegg. Dette ble forsøkt tatt opp igjen for 10. semester i 2011 med en ekskursjon til et søppelhåndteringsanlegg på Dal på Romerike. Faglig sett var ekskursjonen meget vellykket – for de ca. 10 % av kullet som hadde tatt seg bryet med å ofre en formiddag på miljømedisin.
(Foto: Øivind Larsen)

Figur 137: I masterkurset i International Community Health er det grupperettet medisin som er kvintessensen. I store deler av verden er kunnskaper i epidemiologi og hygiene de sentrale elementene i arbeidet for å bedre folkehelsen. Her fra en studentpresentasjon ved masterkurset høsten 2013.
(Foto: Tasira Sarram)
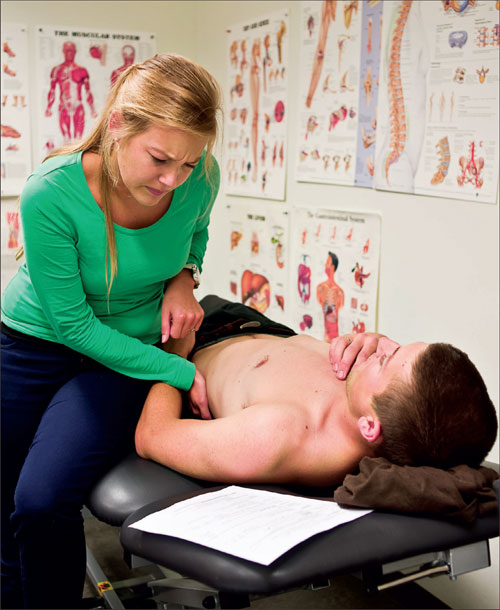
Figur 138: Medisinerstudentene Ane Mathea Foss og Tarjei Tørre Asprusten øver seg på klinisk undersøkelse av abdomen på Ferdighetssenteret, Rikshospitalet. Ferdighetssenteret ved Rikshospitalet, der studentene kan trene på teknikken uten å plage pasienter, er et nyttig tiltak for å effektivisere studiet. På den annen side er f.eks. en undersøkelsessituasjon helt annerledes når pasienten er syk og bekymret, ikke en frisk studiekamerat.
(Foto: Øystein H. Horgmo 2013)
Hva da med de andre? De 90 % som ikke går forskerlinjen og ikke tar ph.d. og bare blir leger? Er vi på vei tilbake til noe som likner 1700-tallets faglige klassedeling i medici og chirugici som konkurrerer på ulike arenaer?
Det er noe med fakultetets mål som pr. 2014 har fått påfallende liten oppmerksomhet. I studieplanen av 1977 ble det slått fast at fakultetet skulle gi en grunnutdannelse som var felles for alle leger. I studiehåndboken for 1989 ender beskrivelse av medisinstudiet med følgende målsetting: «Etter endt turnustjeneste skal kandidaten ha ervervet et medisinsk grunnlag som kvalifiserer til selvstendig alminnelig praksis og til å funksjonere adekvat i samfunnets helsetjeneste forøvrig.»* Se: Larsen Ø. Mangfoldig medisin. Oslo: Det medisinske fakultet, 1989, s. 145. I 2002 lyder formuleringen blant annet slik: «Studenten skal …..ha ervervet nødvendige kunnskaper og ferdigheter som grunnlag for senere spesialisering innen alle spesialiteter og for å kunne gjennomføre turnustjenesten og deretter fungere adekvat i helsevesenet.»* Se: Larsen Ø. Legestudent i hovedstaden. Oslo: Gyldendal akademisk, 2002, s. 128. Hva står det egentlig her? I målsettingen fra 2002 står det ikke lenger noe om at studiet uten videre kvalifiserer for å drive selvstendig allmennpraksis. Det er også viktig å merke seg at begge målsettingene forutsetter at endelig godkjenning som lege, hvilket betyr autorisasjon, skjer etter turnustjenesten.
Hva skjedde så videre? Den 10.12.2012 offentliggjorde Helsedirektoratet at Helse- og omsorgsdepartementet hadde vedtatt forskriftsendringer som innfører en ny ordning for legers turnustjeneste.*http.//helsedirektoratet.no/helsepersonell/turnusordning-for-leger/Sider/default.aspx (Hentet 22.03.14). For de nyutdannede var den viktigste konsekvensen at turnuslegestillingene nå må søkes på linje med andre legestillinger. Det heter der blant annet: «Gjennomført turnustjeneste er ikke lenger obligatorisk for å få autorisasjon, men første obligatoriske del av legers spesialistutdanning.»
Hva betyr dette for studiet og dets mål? Når turnustjeneste ikke lenger er obligatorisk for å få autorisasjon? De fleste som har tenkt å bli leger og arbeide med pasienter vil nok søke på en stilling som turnuskandidat og ta fatt på utdanning fram mot en spesialitet, men for studiet er dette egentlig mer ugreit enn det har kommet fram som samtaleemne. Når turnustjenesten, halvannet års praktisk opplæring the hard way, i 2012 tas ut som den forutsetningen den har vært for studieopplegget siden 1954, er det umulig å kompensere dette med tilsvarende praksisopplæring innbakt i et studium med den lengde det nå har. Enhver ytterligere styrking av praksisopplæringen vil måtte gå ut over noe annet. Er studiet egentlig blitt kortere? I alle fall må det bli mer skole.

Figur 139: Medisinerstudentene har mange utadvendte aktiviteter. Her holdes det en vervekampanje for «medhum» med salg av kringle og pølser i vestibylen i Domus medica en marsdag i 2014. «medhum» er Norsk medisinstudentforenings humanitæraksjon som har en rekke prosjekter rundt i forskjellige land. Fra venstre sees medisinerstudentene Iris Porturas, Stine Dreyer og Karoline Randsborg. Til høyre er stud.med. Jarand Berg Hjukse som et pr-stunt utkledd i orange trikot som «medhum»-mannen.
(Foto: Øivind Larsen)

Figur 140: Fakultetsledelsen i jubileumsåret 2014.Stående fra venstre: Bjørn Hol fakultetsdirektør, Ingrid Os studiedekan (medisin), Unn-Hilde Grasmo-Wendler assisterende fakultetsdirektør. Sittende fra venstre: Kristin Heggen studiedekan (Bachelor- og masterstudiene), Frode Vartdal dekan, Hilde Nebb forskningsdekan.
(Foto: Øivind Larsen)
Det er et moment til: Uansett hvordan studiet legges opp, vil de fleste medisinerstudentene etterpå komme til å arbeide et eller annet sted i det norske helsevesenet, og det er det de kvalifiseres for. Det norske helsevesenet er imidlertid ikke noe naturgitt. Helsevesenet er ikke en del av skaperverket. Det vil til enhver tid være en politisk konstruksjon, der de medisinske kunnskapene om hva som kunne være det beste, ikke nødvendigvis har endt med å veie tyngst i forhold til rådende verdier og politiske meninger.
Helsevesenet har dessuten sin egen innebygde logikk som ikke alltid er sammenfallende med medisinens.* Se f. eks. Berg O. Helsetjenestens logikk: seks studier av norsk helsetjeneste. Oslo: Institutt for statsvitenskap, 1982 (dr. avh.); Veggeland N. (red.) Reformer i norsk helsevesen – Veier videre. Trondheim, Akademika forlag, 2013; Botten GS, Frich J, Hagen TP, Iversen T, Nordby H (red.) Helsetjenestens nye logikk. Trondheim: Akademika forlag, 2014. Man kunne godt tenkt seg andre former for helsevesen.* Se f. eks. Evangs overveielser, op. cit (1961), om dette. En heldekkende oversikt over hvordan «anatomien» til det norske helsevesen er pr. 2014, finnes i Nylenna M. Helsetjenesten i Norge. Oslo: Gyldendal Akademisk, 2014.
Et akademisk studium for tjeneste i helsevesenet burde også kvalifisere for å reflektere over helsevesenets funksjon, slik at de ferdige legene med faglig tyngde også kan delta i arbeidet med å justere helsevesenets kontinuerlige utvikling. Dette fordrer plass til teoretisk bakgrunn. Dersom pendelen svinger slik at grunnstudiet i medisin får et enda sterkere preg av å være internopplæring for det norske helsevesenet, er det et diskusjonstema hvorvidt dette er Universitetets oppgave og ikke helsevesenets – slik det har vært fra 1954 til 2012 gjennom turnustjenesten.
Individ eller samfunn
Av fastlønnet arbeid var det så å si bare offentlige stillinger å få for leger da fakultetet begynte sin virksomhet i 1814. Det norske samfunnet var ikke modent for å tilby medisinske tjenester mot betaling i et slikt omfang at noen kunne slå seg gjennom privatøkonomisk. Dessuten var historien om den barmhjertige samaritan grunnfestet i det dypt religiøse samfunnet. Det var ikke enkelt å innføre markedsmekanismer i dette. I tillegg var det ofte lite som kunne tilbys av effektiv hjelp, mer enn det kloke koner kunne si og det man selv kunne lese – eller få noen til å lese for seg – i legebøker.
De faste stillingene besto av noen få distriktslegestillinger og tilsvarende offentlige posisjoner. Det var med andre ord embetsmenn man trengte en del av – men som vi har sett, hadde de offentlige legene her likevel et handikap, fordi de ikke var regnet som «ordentlige» embetsmenn.* Se blant annet Myhre JE. «Askepotterne blant landets embetsmænd» – legenes vei til samfunnstoppen 1811–1960. Michael 2011; 8 . 532-44. Men likevel – helt fram til siste del av 1800-tallet var embetsmannsutdanningen en viktig og profilert oppgave også for Det medisinske fakultet.
År |
Folketall landet, hjemmehørende |
Studenter UiO |
Kandidater i gj.snitt pr. år ved UiO |
Studenter UiO pr. 100 000 innb. |
Embetsmenn |
|---|---|---|---|---|---|
1801 |
1 799 |
||||
1825 |
1 051 318 |
446 |
56 (1821–1830) |
42 |
1 907 |
1835 |
1 194 827 |
704 |
94 (1831–1840) |
59 |
1 992 |
1845 |
1 328 471 |
555 |
101 (1841–1849) |
42 |
1 971 |
1855 |
1 490 047 |
600 |
87 (1851–1859) |
40 |
|
1865 |
1 701 756 |
701 |
104 (1861–1869) |
41 |
2 169 |
1875 |
1 813 424 |
833 |
128 (1871–1882) |
46 |
2 297 |
1890 |
2 000 917 |
1 537 |
170 (1883–1895) |
77 |
2 461 |
1900 |
2 240 032 |
1 408 |
177 (1896–1905) |
63 |
2 725 |
Kilder: Historisk statistikk 1994, Aubert m.fl. 1961–1962, tabell 2, Statistisk årbok 1997, Historisk statistikk 1968, tabell 342, Folketellingene i Forums database. Folketallet ved utganger eller slutten av året.
(Fra Myhre JE. op.cit. 2011 s. 43)
År |
Tilsammen |
Dommere |
Andre embetsmenn |
Sakførere |
Prester |
Gymnas, universitet |
Offiserer |
Leger, tannleger |
Ingeniør, arkitekt |
|---|---|---|---|---|---|---|---|---|---|
1815 |
1 827 |
96 |
284 |
87 |
400 |
100 |
700 |
160 |
|
1825 |
1 934 |
107 |
393 |
110 |
353 |
150 |
803 |
125 |
|
1835 |
2 087 |
96 |
373 |
107 |
454 |
170 |
735 |
152 |
|
1845 |
2 270 |
94 |
415 |
117 |
450 |
200 |
735 |
259 |
|
1855 |
2 597 |
95 |
452 |
148 |
471 |
380 |
736 |
315 |
|
1865 |
3 018 |
116 |
551 |
230 |
567 |
600 |
600 |
354 |
|
1875 |
3 685 |
106 |
610 |
359 |
610 |
900 |
636 |
464 |
|
1885 |
4 470 |
138 |
708 |
449 |
679 |
1 100 |
786 |
610 |
|
1895 |
5 320 |
139 |
870 |
558 |
701 |
1 200 |
942 |
910 |
|
1920 |
10 183 |
158 |
1359 |
821 |
635 |
1 960 |
880 |
1 370 |
3 000 |
1950 |
21 564 |
178 |
3040 |
1624 |
828 |
3 730 |
2 010 |
3 754 |
6 400 |
Offiserer fra Den militære høyskole er ikke skilt ut fra offiserer med vanlig krigsskole. Tallet på lærere ved gymnas/universitet er overraskende høyt og omfatter, hvis det er korrekt, antagelig lærere i mange skoleslag utenfor allmueskolen/folkeskolen.
(Fra Myhre JE. op.cit. 2011 s. 43)
Kilde: Utregnet fra Aubert m.fl. 1961–1962, tabell 1.
Medisin
Fars yrke |
1810–1829 |
1830–1849 |
1850–1869 |
1870–1889 |
1890–1909 |
1910–1929 |
|---|---|---|---|---|---|---|
Lege, tannlege |
17 |
8 |
11 |
15 |
9 |
15 |
Annen akademiker |
26 |
42 |
47 |
31 |
23 |
22 |
Forretningsmann |
19 |
26 |
25 |
27 |
26 |
22 |
Funksjonær |
10 |
13 |
11 |
13 |
20 |
19 |
Bonde |
3 |
4 |
2 |
6 |
13 |
12 |
Håndverker |
5 |
5 |
3 |
8 |
6 |
6 |
Arbeider |
1 |
– |
– |
– |
2 |
1 |
Ingen opplysning |
19 |
2 |
1 |
– |
1 |
3 |
Total |
100 |
100 |
100 |
100 |
100 |
100 |
N |
(84) |
(279) |
(249) |
(458) |
(890) |
(1 058) |
Filologi
Fars yrke |
1820–1849 |
1850–1869 |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
|---|---|---|---|---|---|---|
Lærer ved universitet eller høyere skole |
4 |
3 |
9 |
13 |
12 |
11 |
Annen akademiker |
42 |
52 |
28 |
28 |
24 |
14 |
Forretningsmann |
24 |
20 |
17 |
18 |
14 |
17 |
Funksjonær |
18 |
12 |
24 |
21 |
23 |
31 |
Bonde |
2 |
1 |
8 |
11 |
18 |
16 |
Håndverker |
– |
10 |
11 |
8 |
5 |
6 |
Arbeider |
2 |
1 |
2 |
1 |
3 |
3 |
Ingen informasjon |
8 |
1 |
1 |
– |
1 |
2 |
Total |
100 |
100 |
100 |
100 |
100 |
100 |
N |
(50) |
(79) |
(159) |
(211) |
(149) |
(270) |
Realfag (bare etter 1851)
Fars yrke |
1820–1849 |
1850–1869 |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
|---|---|---|---|---|---|---|
Lærer ved universitet eller høyere skole |
4 |
10 |
7 |
13 |
18 |
|
Annen akademiker |
55 |
24 |
18 |
14 |
6 |
|
Forretningsmann |
15 |
17 |
15 |
24 |
12 |
|
Funksjonær |
11 |
24 |
24 |
24 |
27 |
|
Bonde |
4 |
12 |
21 |
17 |
21 |
|
Håndverker |
4 |
10 |
9 |
6 |
9 |
|
Arbeider |
– |
3 |
5 |
1 |
4 |
|
Ingen opplysning |
7 |
– |
1 |
1 |
3 |
|
Total |
100 |
100 |
100 |
100 |
100 |
|
N |
(27) |
(71) |
(105) |
(80) |
(131) |
Teologi
Fars yrke |
1810–1829 |
1830–1849 |
1850–1869 |
1870–1889 |
1890–1909 |
1910–1929 |
|---|---|---|---|---|---|---|
Prest eller annet teologisk yrke |
33 |
25 |
37 |
21 |
21 |
14 |
Annen akademiker |
33 |
24 |
15 |
13 |
13 |
6 |
Forretningsmann |
19 |
27 |
20 |
17 |
21 |
15 |
Funksjonær |
11 |
16 |
11 |
18 |
21 |
25 |
Bonde |
2 |
4 |
8 |
18 |
21 |
25 |
Håndverker |
– |
2 |
2 |
9 |
2 |
7 |
Arbeider |
– |
1 |
2 |
3 |
1 |
6 |
Ingen opplysning |
2 |
1 |
5 |
1 |
– |
2 |
Total |
100 |
100 |
100 |
100 |
100 |
100 |
N |
(255) |
(455) |
(388) |
(642) |
(435) |
(603) |
Jus
Fars yrke |
1815–1829 |
1830–1849 |
1850–1869 |
1870–1889 |
1890–1909 |
1910–1929 |
|---|---|---|---|---|---|---|
Jurist |
18 |
23 |
20 |
20 |
16 |
19 |
Annen akademiker |
23 |
25 |
29 |
19 |
19 |
17 |
Forretningsmann |
21 |
22 |
22 |
27 |
24 |
23 |
Funksjonær |
19 |
14 |
14 |
17 |
23 |
21 |
Bonde |
6 |
4 |
4 |
7 |
11 |
10 |
Håndverker |
4 |
4 |
7 |
7 |
5 |
5 |
Arbeider |
2 |
2 |
1 |
1 |
1 |
2 |
Ingen informasjon |
7 |
6 |
3 |
2 |
2 |
3 |
Total |
100 |
100 |
100 |
100 |
100 |
100 |
N |
(259) |
(775) |
(694) |
(1 044) |
(1 620) |
(1 575) |
Akademiker er medregnet offiserer. Forretningsmann er oftest kjøpmann eller grosserer, men inkluderer butikkeiere og bestyrere (direktører), etter hvert bankierer og industrialister. Bonde vil si gårdbruker.
(Fra Myhre JE. op.cit. 2011 s. 82–83)
Kilde: Aubert 1964a.
Studium |
1850–1869 |
1870–1889 |
1890–1909 |
|---|---|---|---|
Medisin |
16 |
27 |
41 |
Filologi |
24 |
45 |
41 |
Realfag |
19 |
49 |
59 |
Teologi |
23 |
48 |
45 |
Jus |
26 |
32 |
40 |
(Fra Myhre JE. op.cit. 2011 s. 83)
Kilde: Tabell 3.2.
Stilling/År |
1832 |
1872 |
1910 |
1937 |
1953 |
1963 |
|---|---|---|---|---|---|---|
Forskning |
7 |
5 |
4 |
3 |
5 |
8 |
Sykehus |
8 |
9 |
13 |
28 |
41 |
40 |
Off. lege |
41 |
42 |
20 |
24 |
15 |
15 |
Militærlege |
38 |
15 |
2 |
1 |
1 |
1 |
Priv. praksis |
7 |
27 |
60 |
42 |
38 |
36 |
Administrasjon |
– |
2 |
1 |
0 |
1 |
1 |
Sum |
101 |
100 |
100 |
98 |
101 |
100 |
N = |
119 |
371 |
1 064 |
1 984 |
3 228 |
3 821 |
Annen, død, ukjent |
5 |
29 |
44 |
108 |
139 |
256 |
Totalt |
124 |
400 |
1 108 |
2 092 |
3 367 |
4 077 |
Tallene for 1832 omfatter halvparten ikke akademisk utdannede med legelisens. Sykehus omfatter også leger ved universitetsklinikk.
(Fra Myhre JE. op.cit. 2011 s. 143)
Kilde: Bearbeidet fra Lindbekk 1967: 242.
Medisin
Fars yrke |
1870–1889 |
1890–1909 |
1910–1929 |
1930–1939 |
1940–1951 |
1958–1959 |
|---|---|---|---|---|---|---|
Lege, tannlege |
15 |
9 |
15 |
9 |
10 |
1 |
Andre akademikere |
31 |
23 |
22 |
17 |
22 |
40 |
Næringsdrivende |
27 |
26 |
22 |
23 |
20 |
9 |
Funksjonærer |
13 |
20 |
19 |
24 |
25 |
24 |
Gårdbrukere |
6 |
13 |
12 |
12 |
7 |
7 |
Håndverkere |
8 |
6 |
6 |
8 |
7 |
7 |
Arbeidere |
– |
2 |
1 |
4 |
3 |
7 |
Ingen opplysninger |
– |
1 |
3 |
3 |
6 |
5 |
100 |
100 |
100 |
100 |
100 |
100 |
|
N |
(458) |
(890) |
(1 058) |
(942) |
(1 405) |
(176) |
Filologi
Fars yrke |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
1930–1939 |
1940–1949 |
1950–1955 |
|---|---|---|---|---|---|---|---|
Lege, tannlege |
9 |
13 |
12 |
11 |
9 |
8 |
8 |
Andre akademikere |
28 |
28 |
24 |
14 |
16 |
13 |
14 |
Næringsdrivende |
17 |
18 |
14 |
17 |
16 |
13 |
8 |
Funksjonærer |
24 |
21 |
23 |
31 |
29 |
35 |
34 |
Gårdbrukere |
8 |
11 |
18 |
16 |
14 |
12 |
14 |
Håndverkere |
11 |
8 |
5 |
6 |
8 |
8 |
6 |
Arbeidere |
2 |
1 |
3 |
3 |
5 |
8 |
7 |
Ingen opplysninger |
1 |
– |
1 |
2 |
3 |
8 |
9 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
|
N |
(159) |
(211) |
(149) |
(270) |
(942) |
(721) |
(344) |
Realfag
Fars yrke |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
1930–1939 |
1940–1949 |
1950–1955 |
|---|---|---|---|---|---|---|---|
Lege, tannlege |
10 |
7 |
13 |
18 |
6 |
8 |
6 |
Andre akademikere |
24 |
18 |
14 |
6 |
13 |
15 |
12 |
Næringsdrivende |
17 |
15 |
24 |
12 |
12 |
15 |
16 |
Funksjonærer |
24 |
24 |
24 |
27 |
32 |
35 |
34 |
Gårdbrukere |
12 |
21 |
17 |
21 |
19 |
11 |
8 |
Håndverkere |
10 |
9 |
6 |
9 |
10 |
6 |
8 |
Arbeidere |
3 |
5 |
1 |
4 |
6 |
6 |
9 |
Ingen opplysninger |
– |
1 |
1 |
3 |
2 |
4 |
7 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
|
N |
(71) |
(105) |
(80) |
(131) |
(275) |
(444) |
(281) |
Teologi
Fars yrke |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
1930–1939 |
1940–1949 |
|---|---|---|---|---|---|---|
Prest eller andre teologer |
21 |
21 |
14 |
8 |
12 |
14 |
Andre akademikere |
13 |
13 |
6 |
5 |
6 |
10 |
Næringsdrivende |
17 |
21 |
15 |
11 |
15 |
11 |
Funksjonærer |
18 |
21 |
25 |
25 |
24 |
22 |
Gårdbrukere |
18 |
21 |
25 |
31 |
16 |
14 |
Håndverkere |
9 |
2 |
7 |
11 |
14 |
7 |
Arbeidere |
3 |
1 |
6 |
6 |
5 |
12 |
Ingen opplysninger |
1 |
– |
2 |
3 |
8 |
10 |
100 |
100 |
100 |
100 |
100 |
100 |
|
N |
(642) |
(435) |
(603) |
(702) |
(275) |
(205) |
Jus
Fars yrke |
1870–1889 |
1890–1909 |
1910–1919 |
1920–1929 |
1930–1939 |
1940–1949 |
|---|---|---|---|---|---|---|
Lege, tannlege |
20 |
16 |
19 |
16 |
11 |
20 |
Andre akademikere |
19 |
19 |
17 |
17 |
15 |
16 |
Næringsdrivende |
27 |
24 |
23 |
21 |
19 |
18 |
Funksjonærer |
17 |
23 |
21 |
25 |
28 |
19 |
Gårdbrukere |
7 |
11 |
10 |
9 |
9 |
8 |
Håndverkere |
7 |
5 |
5 |
6 |
5 |
4 |
Arbeidere |
1 |
1 |
2 |
4 |
6 |
10 |
Ingen opplysninger |
2 |
2 |
3 |
2 |
7 |
5 |
100 |
100 |
100 |
100 |
100 |
100 |
|
N |
(1 044) |
1 620) |
(1 575) |
(1 665) |
(1 650) |
(245) |
Offiserer er slått sammen med akademikere selv om de ikke er universitetsutdannet. Næringsdrivende omfatter mest grosserer, kjøpmenn, bankfolk, industridrivende. Også bestyrere er tatt med.
Funksjonærer er private funksjonærer og offentlige tjenestemenn (ikke embetsmenn). 1958–1959 for medisin gjelder nye studenter.
(Fra Myhre JE. op.cit. 2011 s. 176–177)
Kilde: Aubert 1964 og 1960 (Akademikere i norsk).
Fra 1860 ble embetsmannsrollen styrket ved innføringen av Sundhetsloven. Den offentlige lege fikk klare, befolkningsrettede oppgaver. Især var det hygieniske forhold og epidemibekjempelse som opptok sinnene. Bekjempelse av smittsomme sykdommer skjedde fortrinnsvis gjennom forebygging og grupperettede tiltak. På individnivå var det ofte ikke så mye man kunne gjøre.
Samfunnsrettede oppgaver hadde sentrale medisinere ved fakultetet allerede hatt gjennom lang tid, fordi de deltok som rådgivere, som komitémedlemmer og i andre posisjoner ved saker som gjaldt oppbyggingen av det nye norske samfunnet. Dette fortsatte også videre, slik at fakultetet som sådant egentlig har hatt en samfunnsrettet profil gjennom alle de to hundre år, kanskje særlig aksentuert fra slutten av 1800-tallet og fram til Den annen verdenskrig. I denne perioden ble også medisinsk forskning satt inn for å løse presserende samfunnsproblemer, f. eks. i forbindelse med folkehelse, ernæring, boligspørsmål og mye annet.
Bildet av legen
Hvor stor har fakultetets rolle vært i å utforme det bildet av legen som finnes i befolkningen? I forhold til det bildet legene selv har skapt og det bildet som er blitt tegnet av f. eks. Legeforeningen? Eller det kulturelle bildet skapt av forfattere og andre kunstnere? Ibsens noe slitne og resignerte sannsigere og legeromanenes drømmeprinser. Malernes pelskledde farsfigurer fra norsk gullalderkunsts tid.
Spørsmålet om fakultetets betydning for rollebildet kan lyde som det ligger på siden av fakultetets historie. Det gjør ikke det, fordi fakultetet preger mange år av studentenes mest reseptive ungdomsår. Hvorvidt noe er vellykket eller ikke, avhenger av i hvilken grad forventninger oppfylles. Forventningene til hva studiet skal innebære og hvordan yrkeslivet skal bli etterpå, skapes i et langsiktig perspektiv. Studentene som utdannes nå, blir rollebilder for neste generasjons studenter. Slik har det også vært for generasjoner bakover i tiden.
Bildene av en lege, slik vi har valgt å dele dem inn, the images, er forskjellige. Et av dem er legen som livredder, the life saver. Fakultetets undervisning har tatt seg av dette med grundighet gjennom alle sine to hundre år. Dessuten: Både moralsk og juridisk internaliserer studentene legerollens handlingsimperativ – å gjøre noe når situasjonen krever det. Denne rollen forsterkes selvsagt når de medisinske mulighetene for å redde liv er blitt bedre.
Før kirurgien gjorde framskritt på 1870-tallet gjennom nye bedøvelsesmetoder og infeksjonsbekjempelse, og det i større grad ble mulig å redde liv også ved medikamentell behandling og på andre måter, var det et annet bilde, nemlig trøsteren og hjelperen, the caring supporter som var sterkest og som også ble høyt verdsatt av befolkningen. Legens status og anseelse var og er mer avhengig av kunnskaper og personlige egenskaper enn av ytre tegn. Vi har omtalt hvordan enkelte av fakultetslærerne her har vært forbilder for studentene i å bruke både seg selv og sine kunnskaper i det medisinske arbeidet. Denne rollen, å være caring supporter gjennom en pasients sykdomsforløp, blir mer og mer aktuell, og er undervisningsmessig blitt styrket gjennom innføringen av medisinske atferdsfag.
Bildet av legen som forvalter, the gate-keeper, dvs. som den som har nøkkelen til å fordele samfunnsgoder, f. eks. trygdeytelser, sykmeldinger og annet som kan oppnås gjennom å få en leges anbefaling på et papir, tilhører nødvendigvis mest den tid da det begynte å bli goder som kunne fordeles på denne måten. I studiet er det særlig undervisningen i sosialmedisin og i våre dager i trygdemedisin som utvikler denne rollen og dermed befester dette bildet av legen hos befolkningen. Men dette bildet er ved å blekne, ettersom også andre yrkesgrupper overtar slike roller.
Det som kanskje er blitt noe mangelfullt undervist og problematisert i løpet av legestudiet, er legerollens forhold til samfunnet utenfor. Dette er ikke bare et interessant, men også et matnyttig emneområde, fordi legens rolle er en del av legens armamentarium for å utføre sitt arbeid. Når det undertiden er nødvendig å ta raske avgjørelser på grunnlag man selv vet kunne vært bedre, er det nødvendig å ha en rolleforståelse som gjør det mulig å handle slik. Undervisningen i atferdsfag og også i andre fag har avhjulpet dette,* Dette har vært et hovedtema for undervisningen i medisinsk historie siden 1972, og har også vært en viktig del av undervisningen om medisin og kunst i studiets første år siden 1990-årene. men det er uklart om omfanget har vært optimalt. Spesieltvil innsikt i historie og sosiologi kunne hjelpe studentene til å se på seg selv utenfra, hvilket kan være nyttig.
Profil og oppgaver
Hvordan er legens egen oppfatning av seg sine oppgaver – the objectives – og hvordan har fakultetet bidratt til å utforme denne oppfatningen?
I den terminologien vi har benyttet innledningsvis, er serve the sick en selvfølgelig yrkesprofil som alltid har gjennomsyret det medisinske studiet. Det er imidlertid viktig at ved vårt fakultet har denne profilen aldri bestått i et nesegrust knefall for pasientens ønsker.
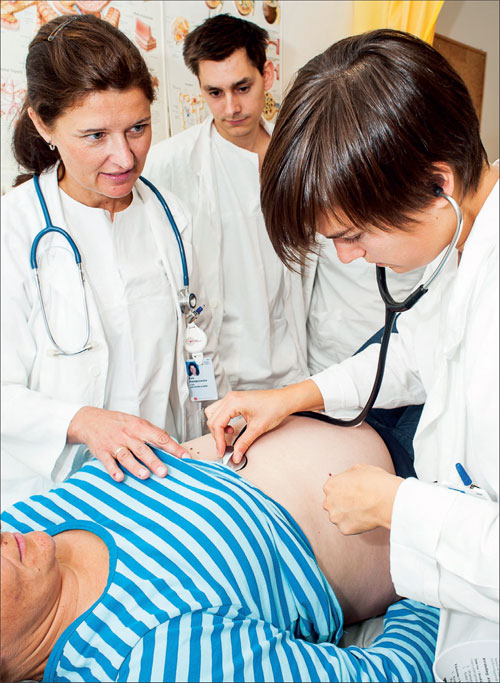
Figur 141: Stipendiat Ewa Pomianowska underviser medisinerstudenter i svangerskapsundersøkelse, Rikshospitalet. Motivasjon for klinikk?
(Foto: Øystein H. Horgmo 2013)

Figur 142: Medisinerstudent Camilla Christell Kopperstad studerer et snitt på histologikurs, Domus medica. Motivasjon for basalfag?
(Foto: Øystein H. Horgmo 2013)

Figur 143: Se på denne reklameplakaten fra et privat gymnas. Å komme inn på medisinstudiet i Oslo – er det starten eller målet? Det er selvsagt lettvint retorikk å spørre slik. Det å komme inn på medisinstudiet, i hard konkurranse med et stort antall andre søkere, er naturligvis et delmål på veien mot et hovedmål, nemlig å fullføre en legeutdannelse ved Universitetet i Oslo. Men det er likevel et bakteppe av realiteter og ikke bare retorikk når dette spørsmålet stilles. Det har med oppfatningen av studiet å gjøre, langs hele skalaen fra de artianerne som søker om opptak, via medisinerstudentene og de medisinske lærene til samfunnet som helhet. Riktignok er det hvert år noen få studenter som stryker til en og annen eksamen opp gjennom studieårene, må ta prøvene om igjen og i eksepsjonelle tilfeller faller ut for godt. Likevel har hovedregelen helt siden Den annen verdenskrig vært at hvis først delmålet opptak var nådd, kunne man være temmelig sikker på å nå hovedmålet legeeksamen i tidens fylde. I det stille kan dette medføre at studieplanarbeid, undervisning, eksamensarbeid og også studentpolitikk sikter mot en mest mulig bekymringsløs vei mot gjennomført studium, mer enn å profilere opptaket og studiet som en inngangsbillett til en stor, spennende og fargerik faglig verden der det gjelder å få med seg mest mulig, og der bevåkenheten vedrørende studium, undervisning og framtidsutsikter går på at det legges til rette for nettopp dette.
(Foto: Øivind Larsen 2013)

Figur 144: Universitetet i Oslo presenterer medisinstudiet. Her er serve the sicklegerollen nesten enerådende.
(Universitetet i Oslo: Studietilbud 2014/2015. Oslo: Universitetet i Oslo, 2013)

Figur 145: Studiet er snart over! I 12. semester har studentene lisens og er klare til å slippes ut i helsevesenet for alvor. Noreen Yahya og Amilton Fernandes er her i full fart i Rikshospitalets glassgate og fotografert av kullkamerat Johan Wang i 2013.
1991 |
1995 |
1999 |
2003 |
2007 |
2011 |
2013 |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Det medisinske fakultet |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Interne1) |
Eksterne2) |
Administrative stillinger |
87,5 |
10,7 |
112,9 |
18,1 |
110,7 |
13,4 |
134,5 |
27,5 |
144,5 |
29,5 |
178,8 |
22,3 |
192,0 |
25,5 |
Drifts- og vedlikeholdsstillinger |
2,6 |
2,0 |
3,6 |
2,2 |
0,5 |
6,0 |
– |
1,0 |
0,9 |
1,0 |
0,9 |
|||
Støttestillinger til undervisning, forskning og formidling |
104,8 |
12,3 |
115,5 |
39,5 |
120,3 |
48,9 |
132,7 |
50,4 |
131,1 |
68,4 |
117,6 |
16,5 |
119,4 |
19,3 |
Undervisnings, forsknings og formidlingsstillinger |
208,5 |
18,0 |
257,8 |
77,1 |
269,0 |
154,0 |
336,6 |
232,3 |
374,3 |
293,3 |
382,4 |
236,5 |
393,5 |
251,1 |
Totalt |
403,4 |
41,0 |
488,2 |
134,7 |
503,6 |
216,3 |
606,0 |
310,7 |
655,9 |
391,2 |
679,8 |
276,2 |
705,9 |
296,8 |
1) Antall årsverk.
2) Eksternt betyr prosjektfinansiert m.v., men der fakultetet har arbeidsgiveransvar.
Registrerte studenter |
H 2013 |
|---|---|
Medisin |
1260 |
Ernæring |
19 |
Klinisk ernæring (profesjonstudium) |
109 |
Helseledelse og helseøkonomi (bachelor) |
156 |
Health Economics, Policy and Management (master) |
93 |
European master i Health Economics and Management (joint degree) |
8 |
Helseadministrasjon (erfaringsbasert master) |
88 |
International Community Health (master) |
56 |
Helsefagvitenskap (master) |
114 |
Sykepleievitenskap (master) |
16 |
Sykepleievitenskap (master, deltid) |
47 |
Avansert geriatrisk sykepleie |
23 |
Forskerlinjen1 |
2 |
Emnestudenter |
|
– Laveregradsemne i helseledelse og helseøkonomi |
77 |
– Masteremner i ernæring |
2 |
– Masteremner i i helseledelse og helsøkonomi |
17 |
– Masteremner i internasjonal helse |
1 |
– Masteremner sykepleievitenskap |
1 |
Klinisk hospitering |
8 |
Sum |
2097 |
I tillegg kommer 1277 ph.d.-studenter (pr. høsten 2013) som er registrert ved fakultetet2, slik at totalt studentantall blir 3374.
1) Det er pr. høsten 2013 84 forskerlinjestudenter som går inn i tabellens tall for ordinære medisinerstudenter. De 2 i tabellen er forskerlinjestudenter som forsker, men som har permisjon fra studiet.
2) Inkludert studenter som har grunnutdannelse fra andre fakulteter, universiteter eller høyskoler.
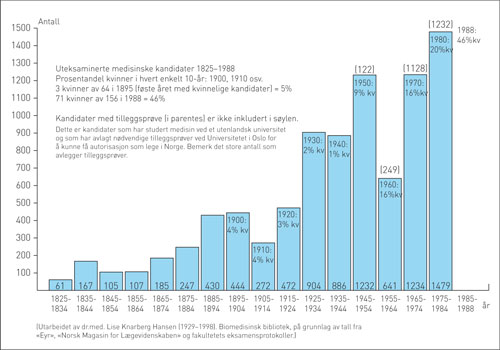
Figur 146: Denne figuren viser antall uteksaminerte kandidater fra Det medisinske fakultet i Oslo for årene 1825–1988, i alt 8866 kandidater, med kvinneandel angitt i prosent. Tall for norske utenlandsmedisinere er anført til sammenlikning. (Figur lett omarbeidet fra Larsen Ø., op. cit. 1989, s. 36). I årene forut, 1817–1824, ble det uteksaminert 33 leger (Myhre op. cit. 2011, s. 44). I årene etterpå, 1985–2013, ble det uteksaminert 4908 medisinske kandidater. I første halvår 2014 var det 103. Pr. August 2014 blir dette til sammen 13910 leger gjennom 200 år. Kvinneandelen har vært stigende og ligger i 2013 på 63 %. (Taraldset A. Flest kvinnelige medisinerstudenter i Tromsø og i Oslo. Tidsskr Nor Legeforen 2009; 129: 1685 og tall fra fakultetet.) Til sammenlikning var det blant samtlige studenter i høyere utdanning i 2012 (alle fag, ute og hjemme) 60 % kvinner (SSB).
ÅR |
Dr.med. |
Dr.philos. |
Dr.philos. 2 |
ph.d. |
Dr.philos. |
SUM |
|---|---|---|---|---|---|---|
1989 |
24 |
4 |
28 |
|||
1990 |
40 |
9 |
49 |
|||
1991 |
44 |
7 |
51 |
|||
1992 |
36 |
12 |
48 |
|||
1993 |
35 |
8 |
43 |
|||
1994 |
36 |
10 |
46 |
|||
1995 |
57 |
17 |
74 |
|||
1096 |
41 |
16 |
1 |
58 |
||
1997 |
52 |
13 |
2 |
67 |
||
1998 |
49 |
6 |
2 |
57 |
||
1999 |
90 |
17 |
11 |
1 |
119 |
|
2000 |
52 |
2 |
21 |
1 |
76 |
|
2001 |
48 |
3 |
18 |
69 |
||
2002 |
36 |
6 |
37 |
5 |
84 |
|
2003 |
38 |
2 |
32 |
1 |
73 |
|
2004 |
42 |
3 |
42 |
8 |
3 |
98 |
2005 |
44 |
2 |
44 |
33 |
3 |
126 |
2006 |
33 |
1 |
28 |
37 |
4 |
103 |
2007 |
20 |
2 |
26 |
60 |
1 |
109 |
2008 |
19 |
2 |
3 |
121 |
2 |
147 |
2009 |
3 |
161 |
164 |
|||
2010 |
6 |
177 |
183 |
|||
2011 |
6 |
169 |
175 |
|||
2012 |
6 |
225 |
231 |
|||
2013 |
3 |
204 |
207 |
|||
SUM |
836 |
166 |
266 |
1195 |
22 |
2485 |
I 1. halvår 2014 var det 138 ph.d.-grader. Totalsum siden 1817 blir derfor 1078 + 2485 + 138 = 3701 doktorgrader.
Gradene er av følgende typer:
– dr. med. (doctor medicinae) – Den medisinske doktorgrad
– dr. philos. (doctor philosophiae) – Den frie, uorganiserte doktorgraden, uten opptak til doktorgradsprogram
– dr. philos.2 (doctor philosophiae) – Doktorgradskandidater ved Det medisinske fakultet med annen fagbakgrunn enn medisin, men som har vært opptatt til og har disputert ved fakultetets doktorgradsprogram. Disse er her skilt ut med betegnelsen dr. philos.2, men den offisielle betegnelse er dr. philos., den samme som for den frie graden.
– philosophiae doctor (ph.d.) – En del av ph.d.-kandidatene har vært stipendiater etter eksamen og opptatt ved fakultetets doktorgradsprogram, andre er tatt opp senere i karrieren.
– dr. polit. (doctor rerum politicarum)
Holdningen serve the society har alltid vært innpodet også for arbeidet med enkeltindivider. Dette har riktignok hatt periodevise svingninger, men er blitt problematisert og systematisert siden 1970-tallet ved innføringen av medisinsk etikk som fag, der for eksempel prioriteringer i stort og smått blir tatt opp på en reflektert og systematisk måte. Forholdet mellom kunnskaper, verdier og meninger kommer tydelig fram og viser studentene at de må beherske dette i det daglige yrkesliv, blant annet i forholdet til pasienter, til folk fra andre yrker og til samfunnet som sådant.* Det er nødvendig å lære at for mange mennesker er helse bare en verdi blant andre verdier og som først tiltrekker seg oppmerksomhet når det er noe i veien med en selv eller ens nærmeste. I tråd med dette kan også synet på legen være tvetydig. Det er linjer i dette som f.eks. får plass i undervisningen i medisinsk historie og om medisin og kunst.
Dette har også med forholdene mellom de medisinske fagene å gjøre. Noen fag er i sin natur normative, f. eks. etikk, atferdsfag og deler av psykiatrien. Et fag som f. eks. helseøkonomi vil også ha innebygd et annet verdigrunnlag enn legenes, nemlig økonomenes. Det må læres hvordan man skal håndtere møtene mellom ulike verdi-verdener, f. eks. når man som lege garantert kommer opp i diskusjoner om budsjetter som skal holdes og kanskje ender opp i en konflikt om hva som er viktigst, pasientene eller budsjettet, der det simpelthen også kan hende at det er noe feil med budsjettet. Samfunnskunnskap er her et av botemidlene mot avmakt.* Vaglum drøfter kjerneholdninger og dannelse og refererer punktvis hvordan man i 2003 beskrev akademisk dannelse ved Yale University. Han presenterer dette som dannelsesmål spesielt for psykiatere, men det gjelder for alle leger. Se: Vaglum P. Psykiateren. Oslo: Gyldendal, 2014, s. 51.
For de studentene som fenges av samfunnsmedisinen og dens problemstillinger, blir selvfølgelig profilen serve the society særlig sterk. Målet med arbeidet er da å gi medisinske kunnskaper innpass som beslutningsgrunnlag i en verden med andre kunnskaper og andre verdigrunnlag enn helse. Det spørs imidlertid om studiet har maktet å formidle et handlingsimperativ på samme måte som i klinisk medisin.
Serve the science, at medisinsk arbeid også består i å utvikle faget, å bruke egne erfaringer som basis for fagutvikling både for seg selv og andre, kom trolig inn som en allmenn profil i etterkrigstiden, f. eks. da også studentene så hvor mye spennende som kunne gjøres på sykehus og i laboratorier. Da datateknikken gjorde innsamling og registrering av opplysninger enklere og man ved hjelp av noe så enkelt som å telle kunne skape ny og viktig kunnskap, ble betingelsene enda bedre for å øke den allmenne interesse for fagutvikling hos studentene på en i første omgang enkel måte. En studentoppgave basert på enkle data kunne gi både ny kunnskap og vekke en forskningsinteresse. Forskerlinje og strukturert ph.d.-utdannelse har utviklet denne viktige profilen videre som en sentral oppgave for medisinere.
Vi har også anført serve yourself som en målsetting og en yrkesprofil. Det er legitimt også å velge en medisinsk utdanning som forberedelse til et yrkesliv hvor målet er det gode liv med trygg økonomi. Det å velge medisinstudiet er da å gjøre et valg blant andre tilgjengelige yrkesvalg for å oppnå dette. Utdanningen ved Det medisinske fakultet i Oslo har ikke lagt spesielt opp til dette, kanskje bortsett fra at studentene gjennom utplasseringen i allmennmedisin lærer hvordan privat praksis drives. Både undervisningen og innsosialiseringen i medisinerrollen har lagt mer vekt på andre forhold.* Til dette må sies at slik forholdene er i Norge pr. 2014, vil de fleste leger uansett kunne se fram til en anstendig økonomi. Derfor er serve yourself som selvstendig motivasjonsfaktor og målsetting vanskelig å vurdere for norske medisinerstudenter. Selv da den kommersialiserte kurbadkulturen blomstret opp på kontinentet på 1800-tallet, var vi nøkterne i Norge. Balneologi ble aldri noe eget fag hos oss.
Hvem har bestemt?
Tidligere har vi omtalt prinsippet om at hvis man skal studere et fagfelts utvikling, er det like viktig å studere tilgrensende felts og påvirkende faktorers utvikling for å få en bakgrunn for vurderingene. Dersom vi ser på fakultetet som en helhet, er det derfor nødvendig å se på utviklingen innenfor andre områder som beskjeftiger seg med nærliggende oppgaver, og å se på de ytre påvirkningskreftene.
Bortsett fra jordmorutdanningen som startet i 1815 var Det medisinske fakultetet med sin legeutdanning inntil 1868 da sykepleierutdanningen kom, alene som norsk utdanningsretning for helsepersonell. Det vil si at fakultetet i stor grad selv kunne utforme både sin egen rolle og rollen til de studentene de utdannet.
Uansett påvirkninger utenfra har sterke personer ved fakultetet betydd mye, og slik at et fags vekst eller tilbakegang like mye har kunnet skyldes faget selv og dets utøvere, som virksomheten innenfor beslektede felt. For disse beslektede feltene blir da forholdet omvendt. De kan bli urettmessig hindret i vekst og utvikling.
Sterke personer finnes ofte som sterke ledere. Hvem er da de gode ledere? De beste faglige ledere som i nyere tid har operert i et hittil overveiende universitetsdemokratisk system med begrenset formell styringsrett, er de som evner å interessere seg med entusiasme også for det andre gjør, og som makter å få gruppen med på å la kunnskap være viktigste beslutningsgrunnlag. Det er også de lederne som kommer først om morgenen, går sist om kvelden, og gjør miljøet til det spennende stedet medarbeiderne helst vil være.
Fra 1946 har ikke Universitetet i Oslo lenger vært alene. I samarbeidets og distriktspolitikkens navn har fakultetet måttet innrette seg, selv om det å være eldst og størst innebærer et potensial.
Fra 1880-årene har Legeforeningen vært en ilter påvirkningskraft for beslutninger i fakultetet. Den har bitt seg fast i fakultetet og vært med på å bestemme og legge føringer gjennom hele sin eksistens. Derfor er Legeforeningens skiftende historie et tema som må studeres parallelt, dersom man skal forstå fakultetets utvikling.* Se Legeforeningens 100-års jubileumsbok: Larsen, Berg, Hodne op.cit.(1986).
Det er sannsynligvis riktig å konstatere at Legeforeningens innflytelse på legestandens utvikling har vært større enn det medisinske fakultetets, senere de medisinske fakultetenes innflytelse. Legeforeningen har i stor grad både formet omverdenens syn på legene og legenes syn på seg selv.
Legeforeningen har hatt hånd om mange viktige områder, fra arbeidsvilkår for medlemmene, hvilket er praktisk talt alle leger, til videre- og etterutdanningen med både innhold og finansiering, og inntil nylig også for store deler av forskerutdanningen. Dette har hatt konsekvenser. Særlig tydelig ga det seg utslag ved at Legeforeningens satsing på allmennmedisinen i 1960-årene mer eller mindre direkte førte til at privat drevet allmennpraksis ble til hjørnesteinen i norsk primærhelsetjeneste, og at undervisningen ved de medisinske fakultetene er blitt tilpasset dette. Det var ikke noen naturlov at det skulle bli slik – alternativer var tenkelige.
Det er også tankevekkende at inndelingen av de kliniske fag ved Universitetet stemmer nokså nøyaktig overens med Legeforeningens inndeling i spesialfag. Faginndeling kan virke som en slitesterk og tettsittende tvangstrøye som kan motvirke tverrfaglighet og flerfaglighet. Brodalkomitéen uttalte seg vektig om dette, kfr. tidligere. Vedtakene om hvilke fag som til enhver tid skal høre til ved fakultetet, virker på samme måte. Dette er blant slike langtidsvirkende vedtak ved fakultetet hvor man kan undres over om de er blitt viet tilstrekkelig oppmerksomhet og forarbeid.
Sykehusbyggeriet i Norge og organiseringen av helsevesenet i Norge har siden første del av 1900-tallet bare delvis skjedd med premisser lagt av fakultetet, også når det gjelder universitetssykehusene. Klarest kom dette kanskje til syne ved sykehusreformen av 2002, som førte til at fakultetet simpelthen måtte organisere seg på en måte som passet med sykehusenes organisasjonskart. Inndelingen av fakultetet i tre storinstitutter fra 2010, Institutt for medisinske basalfag, Institutt for klinisk medisin og Institutt for helse og samfunn, kom som en følge av dette. Hvis fakultetet hadde bestemt alene over sin organisasjonsform, er det ikke sikkert det hadde blitt slik. Når man ser i bakspeilet på forholdet mellom fakultet og sykehus gjennom 200 år, kan man undres over hvorfor det ikke har vært foretatt mer radikale oppryddinger.
Arkitekter bestemmer også over fakultetet! Både Rikshospitalet og Domus medica på Gaustad er bygd under hensyn til behovet for grupperom, kurssaler, auditorier osv. i henhold til studieplanen «Oslo -96» og har bidratt til vanskene ved å forandre noe og tilpasse.
Det er heller ikke gitt at styringsformen med valgte dekaner i tidsbegrensede engasjementer, en ansatt direktør med stab og noen valgte og noen ansatte mellomledere er den mest egnede for f. eks. å stå imot press utenfra. Ennsi for langsiktig tenkning – et problem fakultetet deler med demokratiet i hele resten av det norske samfunn.
Det kan også hende at fakultetets fagfolk, med sitt store engasjement i sine fag, simpelthen på grunn av dette ikke har viet nok oppmerksomhet overfor fakultetsbeslutninger som viser seg å få stor og langsiktig betydning.* Eksempel: Det kan av og til være overraskende å observere i hvor liten grad studieplanarbeid engasjerer, selv der hvor revisjonene får langsiktige virkninger for fagutviklingen, og kanskje er motivert ut fra verdier og meninger som ikke samsvarer med de kunnskaper lærerne selv har om hva som kunne være de faglig beste.
Når man ser tilbake på fakultetets historie, er det uklart i hvilken grad fakultetet har bestemt over seg selv.
